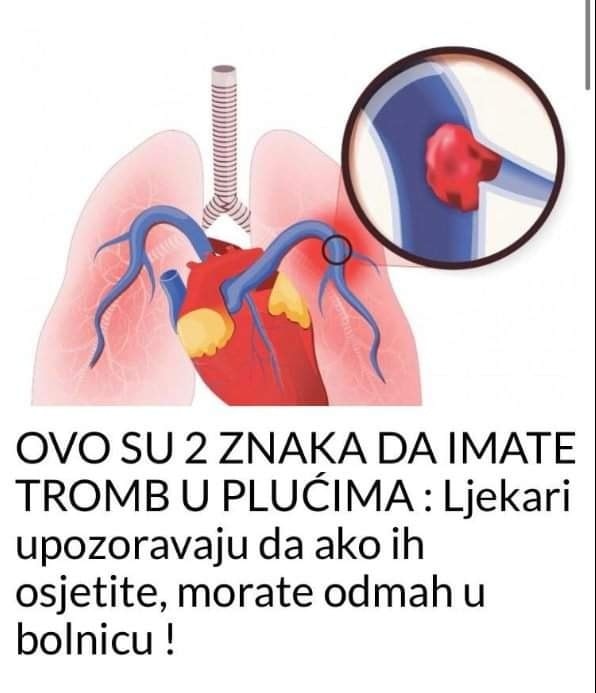
Plućna embolija (PE) nastaje kada krvotok prenosi fragmente i odvojene dijelove ugruška (tromboembolija) u pluća. Zapravo, to je “infarkt pluća”. U ovom slučaju, izvor embolije je krvni ugrušak koji se formira u veni negdje u tijelu (trbuh, noga itd.), čiji se dio odvoji i uzrokuje plućnu emboliju.
simptom
Plućna embolija nalikuje mnogim stanjima prsnog koša, medijastinuma i gornjeg abdomena. Klinički simptomi javljaju se iznenada unutar nekoliko minuta, dok se infarkt pluća javlja unutar nekoliko sati. Obično traje nekoliko dana, ali se s vremenom pogoršava. Uobičajeno je da se bolesnici jave iznenadnim bolovima u prsima, iznenadnim gušenjem, gubitkom daha, blijedim licem, snažnim “lupanjem” srca, a mogu čak izgubiti svijest ili čak umrijeti. Duboka venska tromboza nogu često nastaje tijekom ili nakon operacije, kada pacijent dugo leži i kada je cirkulacija krvi usporena.
dijagnoza
Često se radi RTG prsnog koša, ali je rijetko dijagnostički za EP. Westermarkov znak, posvijetljeno područje plućnog parenhima, neuobičajeno je na rendgenskim snimkama. Približno jedna trećina bolesnika s EP-om razvije plućni infarkt, često praćen pleuralnim izljevom. Infarkti se obično javljaju u bolesnika sa srčanom ili plućnom bolešću, koja ugrožava putove oksigenacije (bronhalna arterijska cirkulacija, plućna arterijska cirkulacija i dišni putovi).
S druge strane, pacijenti bez prethodno postojeće kardiopulmonalne bolesti rijetko razviju plućni infarkt od plućne tromboembolije. Elektrokardiografija, kao i radiografija, može pokazati EP, ali obično nije dijagnostička. Promjene EKG-a pojavljuju se u do 87% bolesnika s EP-om, a izraženije su u bolesnika s već postojećom kardiorespiratornom bolešću. Perfuzijska scintigrafija pluća postala je najraširenija dijagnostička metoda za određivanje EP. Može se izvesti brzo i uz minimalan rizik za pacijenta. Pulmonološka angiografija ostaje najpouzdaniji dijagnostički alat za određivanje EP. Slično kao i perfuzijska scintigrafija, najpouzdanija je ako se izvodi neposredno nakon embolizacije, a s vremenom postaje manje pouzdana jer se tromb brzo otapa u plućnoj cirkulaciji.
liječiti
Ciljevi EP terapije su podržati i održati život (u akutnoj fazi), spriječiti širenje tromboembolije, povećati fibrinolizu (spontanu ili induciranu) embolija i spriječiti recidiv. Uz ranu dijagnozu i agresivno liječenje, većina bolesnika s EP-om preživi uz niske stope recidiva. Ozbiljnost EP slike ovisi o veličini embolije i kardiorespiratornom statusu bolesnika. Neki bolesnici mogu tolerirati velike embolije, dok bolesnici s kompromitiranom kardiorespiratornom funkcijom loše podnose čak i male embolije.
Kisik (preko maske ili nazalne kanile) je od pomoći u većine bolesnika, ali u bolesnika s teškom hipoksijom može biti potrebna endotrahealna intubacija i mehanička ventilacija. Hipotenzija ili zatajenje srca često zahtijevaju primjenu inotropa i vazopresora.
Liječenje EP također uključuje antikoagulaciju, trombolitičku terapiju i trombektomiju. Heparin ostaje glavno uporište u liječenju EP-a. U nedostatku kontraindikacija, intravenska primjena. Heparin treba primijeniti čim se posumnja na EP i nastaviti tijekom dijagnostičkog procesa. Intravenski heparin se daje 5-10 dana, ili dulje ako se embolija ponavlja ili postoji dugotrajno aktivni tromb u nogama ili zdjelici. Nakon akutne epizode, uzimajte varfarin najmanje 3 mjeseca.
Osim toga, kako bi se smanjila učestalost recidiva embolije, treba nositi kompresivne čarape i izbjegavati položaje koji dovode do venske kongestije. Adekvatno i brzo liječenje EP-a je i adekvatno liječenje rezidualnog tromba (na izvorištu embolusa). Mnogi bolesnici umiru od masivnog EP-a zbog zatajenja desne klijetke zbog naglog povećanja plućnog vaskularnog otpora (uzrokovanog embolijom).
Trombolitička terapija ima teoretsku prednost u odnosu na heparin (zaustavljanjem trombotičkog procesa i omogućavanjem spontane fibrinolize) zbog njegove sposobnosti da brzo otapa trombove, smanjujući tako plućnu hipertenziju i povećavajući minutni volumen. Podaci sugeriraju da trombolitici mogu ubrzati rješavanje plućne embolije i mogu biti korisniji od heparina u bolesnika sa značajnim EP. Stoga se trombolitička terapija preporučuje u bolesnika s masivnim EP koji zahvaća jedan ili više plućnih režnja te u bolesnika s kardiorespiratornom insuficijencijom koji su u šoku. Uz kompresivnu terapiju potrebno je provesti trombolitičku terapiju za smanjenje venskog zastoja, a zatim antikoagulantnu terapiju heparinom i varfarinom. Heparin ostaje lijek izbora za većinu bolesnika, osobito u bolesnika s EP bez hemodinamskih poremećaja.
Plućna embolektomija (kirurško liječenje) tradicionalno je bila rezervirana za bolesnike s teškim EP i zatajenjem srca. Dijagnoza EP mora biti potvrđena angiografijom prije operacije. Stopa kirurškog uspjeha plućne embolektomije je približno 50%. Retrospektivne analize navele su mnoge istraživače da preporuče trombolitičku terapiju kao početni tretman, dok su trombektomiju rezervirali za refraktorne slučajeve. Alternativa kirurškoj trombektomiji je aspiracijska trombektomija vođena kateterom; istraživači su izvijestili o Mt od 32% i stopi preživljenja od 56% primjenom ove tehnike, što je izvedivo na radiološkom odjelu..